全身麻醉后复苏的早期是患者的重要脏器从麻醉及手术状态逐步恢复到接近正常状态的一个动态过程。精神状况恢复到术前水平是患者从PACU(麻醉后复苏室)转出的关键标准。PACU患者转出延迟,会对医疗过程的运转产生影响。PACU内患者接受深度镇静可增加包括呼吸系统并发症在内的诸多问题。然而,患者全身麻醉后发生的躁动则可导致患者发生自我损伤或产生对医护人员的暴力性伤害,以及发生其他相关并发症,进而导致医疗资源的浪费。此外,术后躁动可能进一步发展为术后谵妄,而术后谵妄可延长患者的住院时间以及增加死亡率。针对成年患者的术后躁动急性发生的相关研究不及儿童患者。为评估成年患者全身麻醉后急性躁动的发生率,分析躁动发生与患者和围术期相关因素的潜在关联,以及研究急性躁动的发生发展过程,来自美国明尼苏达州梅奥医学中心的内科、麻醉科和围术期医学科及生物医学统计信息部组成的团队展开此项研究,研究结果发表于2018年的BJA杂志。
目的
全身麻醉后躁动可导致患者对自身以及医护人员的伤害,同时耗费额外的医疗资源。本研究的目标是在成年患者中评估与全身麻醉后躁动发生相关的患者以及操作相关因素和特征。
方法
2010年7月1日至2016年9月30日期间,研究者确定了全身麻醉后进入PACU患者中发生躁动的病例(RASS评分+3或+4分,或者给予氟哌啶醇镇静者;即试验组)。将这些患者根据年龄、性别和手术过程与无躁动发生的患者(即对照组)进行1:1对照匹配。潜在的临床关联采用多变量分析。
结果
在510例确诊为躁动患者中(发生率为2.5/1000,95%可信区间:2.3-2.7),与躁动相关的变量包括:药物滥用(相关系数:6.77;95% CI: 1.23-37.2; P
表1 发生躁动患者的特征、手术类型以及与之匹配对照的患者信息
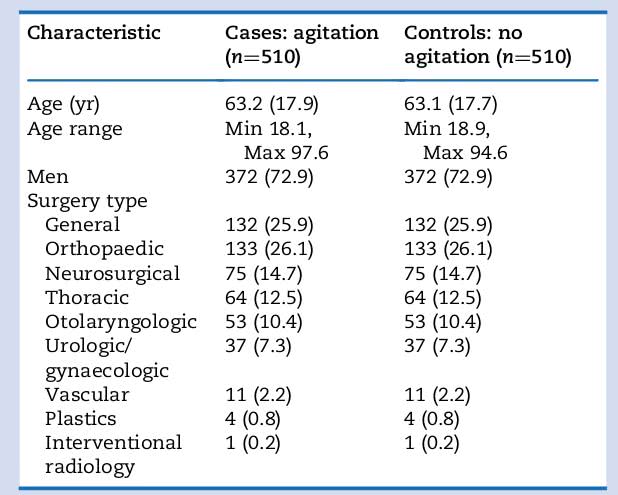
表2 试验组患者(全身麻醉后PACU内发生躁动的患者)和与之匹配的对照组患者的特征比较
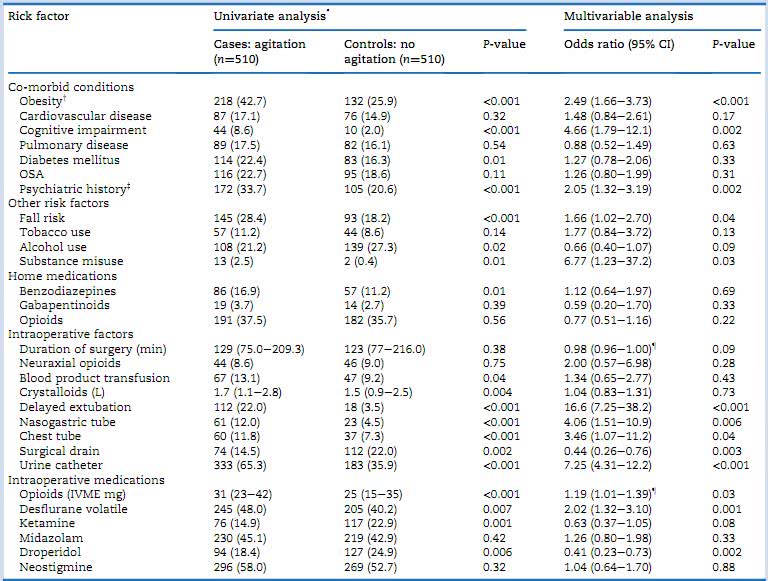
注:IVME:静脉吗啡当量。OSA:阻塞性呼吸睡眠暂停。*的数值是患者的编号(%)或中位数(四分位数区间)。†肥胖的定义是BMI≥30 kg·m-2,躁动组患者的平均(标准偏差)BMI为30(7.1)kg·m-2而对照组为27.2(5.1)kg·m-2。‡精神病史定义为有明确的精神问题医疗记录(躁动组98例,对照组50例),使用抗抑郁药物(躁动组103例,对照组69例)以及抗焦虑药物(躁动组38例,对照组14例)。¶ 10为单位表示的奇数比。
表3 PACU内麻醉恢复的第一阶段及治疗措施:躁动患者与对照患者的比较
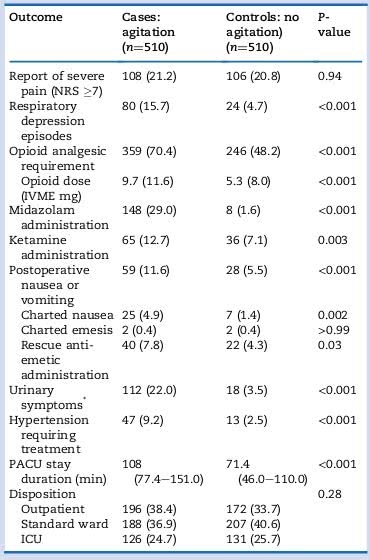
注:IVME:静脉吗啡当量。 NRS:数字化的疼痛评分。*泌尿系统症状包括急性的报告的和超声扫描鉴定的尿潴留。数值是患者的数量(%)、平均值(标准差)或中位数(四分位数区间)。
表4 试验组与对照组患者结局的比较
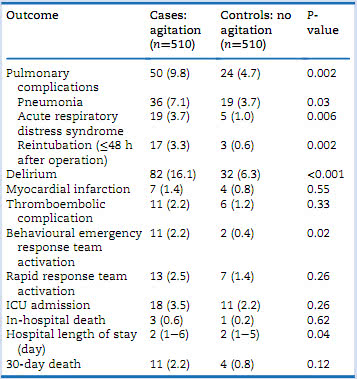
注:数值是患者的数量(%)或中位数(四分位数区间)。
结论
成年患者接受全身麻醉后发生躁动的相关潜在因素包括:术后体内留置导管、气管插管以及患者既往存在精神健康问题。预计存在术后发生躁动高风险的患者应该配置更多医务人员,并提供更为安全的麻醉恢复环境。
麻海新知的点评
全身麻醉患者术后躁动是全身麻醉复苏期在PACU内常见的并发症,但针对具体相关因素的研究较少,美国梅奥医学中心的研究人员采用回顾性病例对照的方法对此进行了研究。
本研究针对2010年7月1日至2016年9月30日期间在梅奥医学中心的Saint Marys和Methodist二个院区共207 569例全身麻醉术后入PACU复苏的患者进行了针对性筛选,根据研究者制定的诊断标准[RASS评分(Richmond Agitatione Sedation Scale score)为+3或+4,或者PACU停留期间使用过氟哌啶醇],共计筛选出全身麻醉后躁动患者510例(RASS评分+3/+4为446例,使用氟哌啶醇160例,二者兼有96例),整体发生率为0.25%。其中108例患者需要额外增加医护人员,29例患者需要进行肢体约束,患者自伤情况共6例,造成体表损伤,外周静脉导管拔出情况共6例、胃管拔出3例,15例患者躁动发生后暴力性体动伤及医护人员(击打9例、踢打6例、抓伤1例、吐口水1例),无患者自行拔除气管导管和导尿管的记录。
根据年龄、性别和手术操作将躁动患者与无躁动患者按照1:1进行匹配研究后,结果显示,术后发生躁动的相关的术前因素包括患者存在认知损害、药物滥用、肥胖、精神问题和跌倒风险;与术中相关的因素有使用地氟烷、更大剂量的阿片类药物;术后相关因素有气管插管(延迟拔管)、留置导尿管、胃管、胸管。
与对照病例相比,发生躁动的患者在PACU内停留时间更长、PONV发生率更高,需医疗干预的高血压情况更多,同时阿片类药物、氯胺酮以及镇静药使用量也增多。
与对照病例相比,发生躁动的患者PACU后的去向和处理基本无差异,但躁动患者的术后谵妄和肺部并发症发生率更高。
术后躁动的发生与患者全身麻醉后麻醉药物消除不完全、自主意识恢复不佳、各种体内留置导管的刺激以及疼痛刺激等因素密切相关,该研究的结果也证实了这些相关因素。但是从经验出发,0.25%的发生率似乎远低于临床实际情况,这一结果可能与回顾性的研究设计和严格的躁动诊断标准相关。由于本研究属于回顾性研究,即使采用了1:1匹配对照,很多与术后躁动的相关因素并没有得到准确的数据,比如术前是否存在认知损害及其程度、心理问题以及药物滥用等等,仅凭术前访视的护士和医师的记录,并无严格的筛查和标准。不同的全身麻醉方案和药物应用对术后躁动也有着明显的影响,这在研究结果中也没有很好地体现。
研究中比较有趣的结果是肥胖与术后躁动相关,作者本身也不能很好的解释这一现象。可能需要今后严格的前瞻对照研究来确定是否存在这一因素,比如肥胖患者是否在心理精神方面有所差异,以及根据体重指数或理想体重采用严格的药物剂量等。
研究结果显示氯胺酮的使用对术后躁动的结果没有影响,而理论上氯胺酮是比较容易产生精神作用的全身麻醉药物。国内全身麻醉中常规使用氯胺酮并不多见,但近年来在辅助麻醉和镇痛中应用有增多的趋势,仍需要有RCT研究来证实全身麻醉中氯胺酮的应用对围术期躁动和谵妄发生的影响。本文作者也不赞成对已有谵妄的患者用氯胺酮进行处理。
氟哌啶醇是术后谵妄的首选药物,该研究也发现氟哌啶醇对术后躁动有改善作用,对临床术后躁动患者处理具有指导意义。但考虑到该药的副作用,仍需研究确定其使用时机和剂量。
诱发术后急性躁动的发生因素很多,今后仍需多中心大样本的前瞻性对照研究,针对术前、术中及术后因素进行前瞻性分析研究,以指导PACU内更好地对全身麻醉患者进行复苏,更好地对医护人员进行合理分配,从而提高PACU工作效率,进一步改善患者的远期预后。
(编译 沈镀 述评 侯炯)
原始文献:A. Fields, J. Huang, D. Schroeder et al. Agitation in adults in the post-anaesthesia care unit after general anaesthesia. British Journal of Anaesthesia, 121 (5): 1052 e1058 (2018).
(向上滑动查看内容)
“麻海新知”系列回顾:
【第224期】ICU成人患者谵妄亚型的发生率及流行率:系统评价和Meta分析
【第223期】BJA:地氟烷比七氟烷更多减少术中瑞芬太尼的需求量:通过手术体积描记指数指导镇痛的对照研究
【第222期】全麻术中三低事件警报并不降低非心脏手术患者死亡率
【第221期】输注去甲肾上腺素用于预防蛛网膜下腔阻滞后剖宫产术中低血压
【第220期】Nature Medicine:人工智能为脓毒症治疗提供最佳策略
【第219期】围术期轻度低体温与心肌损伤:一项回顾性队列分析
【第218期】术后脑健康最佳实践:来自第五届国际围术期神经毒性工作组的建议
【第217期】BJA:静脉注射利多卡因显著减少结肠镜检查丙泊酚用量
【第216期】术中使用晶体或胶体对腹部大手术患者远期肾功能和无残疾生存率的影响
【第215期】地塞米松:神经周围小剂量使用与静脉使用相比能否延长布比卡因 肌间沟臂丛阻滞镇痛效果?
“您的鼓励是对原创最大的支持!”
目前已60000+麻醉同道关注加入了我们
